Kliniske resultater for Narval CC
Evaluering av effektivitet og compliance for søvnapnéskinnen (MRD) Narval CC™: det er formålet med ORCADES, den største multisenterstudien på pasienter med obstruktiv søvnapné-hypopné-syndrom (OSAHS) som behandles med en individuelt tilpasset MRD. Den pågående studien følger 369 pasienter over en femårsperiode.1 158 pasienter — 43 % av deltakerne i studien — har alvorlig OSAHS (apné-hypopnéindeks (AHI)>30).
Målet for ORCADES-studien er å fremsaffe gode kliniske bevis på fordelene Narval CC gir i behandling av snorking og OSAHS i rutinemessig praksis. Oppfølgingsresultatene for ORCADES-studien over 3-6 måneder ble publisert i Sleep Medicine Journal i 2015; oppfølgingsresultatene over 2 år ble presentert på ERS-kongressen i september 2016.
I analysen, som gikk over 3 måneder2, så ORCADES på forskjellen i måten Narval CC ble produsert på. Av den totale pasientgruppen ble 312 pasienter behandlet med en Narval CC produsert ved hjelp av dataassistert konstruksjon og produksjonsteknologi(CAD/CAM), mens 57 pasienter ble behandlet med en Narval CC som var manuelt fremstilt av teknikker (ikke-CAD/CAM) . Dermed kunne det utføres analyse av undergrupper.
Effekten i reduksjon av AHI og symptomer1,3
AHI-effekt:1-3
Narval CC utviklet ved hjelp av CAD/CAM gir en mer effektiv reduksjon av AHI enn ikke-CAD/CAM , uavhengig av den opprinnelige alvorlighetsgraden av OSAHS.
- Suksessrate (reduksjon av opprinnelig AHI ≥50%) av Narval CC CAD/CAM MRD: 79 % (CI 95 %: 74-83 %) uavhengig av den opprinnelige alvorlighetsgraden av opprinnelig OSAHS; for ikke-CAD/CAM MRD: 61 % (CI 95 %: 47-72 %) ; p=0,0031
- Fullstendig respons (AHI<10): CAD/CAM Narval CC: 66 % (CI 95 %: 61–72 %) kontra ikke-CAD/CAM: 49 % (CI 95 %: 36–62 %); p=0,017
- Narval CC CAD/CAM MRD viste tre ganger høyere sannsynlighet for suksess enn ikke-CAD/CAM MRD (OR=3,0, p=0,0035)
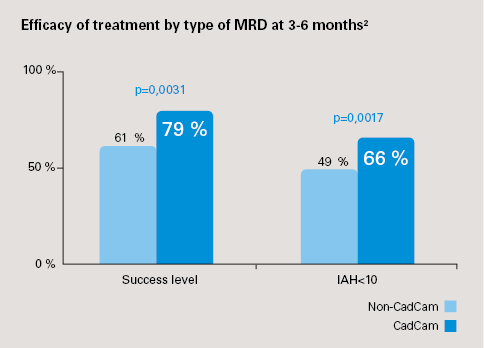
Etter 2 år forble effekten til Narval CC på AHI positiv i de fleste tilfellene.3
- Fullstendig respons (AHI<10) = 56 % av OSAHS-pasienter
- Redusert AHI < 15 (beskyttelse mot kardio-vaskulære risikofaktorer)
– 84 % av pasenter med moderat OSAHS (pasienter som hadde en AHI på mellom 15 og 30 ved inklusjon i studien ;
– 53 % av pasienter med alvorlig OSAHS (pasienter som hadde en AHI > 30 ved inklusjon i studien);
– 70 % av pasientene hadde samme eller bedre AHI etter 3-6 måneder
Effektivitet i undergrupper:
- Blant pasienter med alvorlig OSAHS (AHI>30 ved inklusjon): 61 % oppnådde en AHI<15 ved oppfølging etter 3 måneder (FU)1, mens 53 % av pasientene fortsatt hadde en AHI<153 etter 2 års behandling.
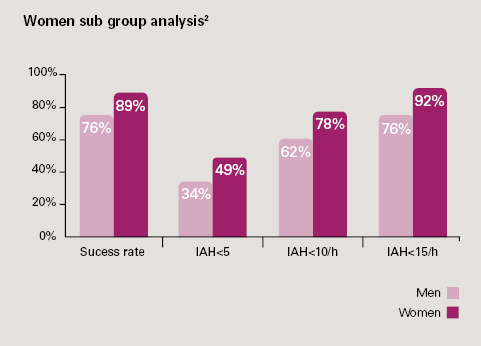
- Blant kvinner: Uavhengig av hvilken OSA-alvorlighetsgrad ved baseline , var effektiviteten ved 3-måneders oppfølging høyere sammenlignet med menn.4
Symptomeffektivitet:1,3
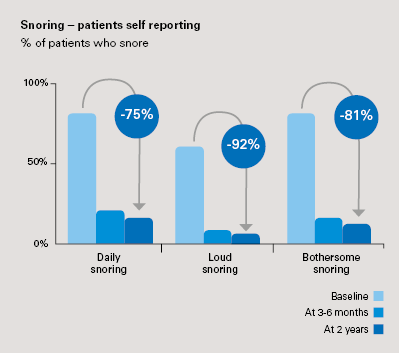
- Betydelig effekt på snorking
- Egenrapporterte data fra pasienter viser at plagsom snorking forsvant for mer enn 80 % av pasientene etter 3 måneder og at resultatene ble opprettholdt etter 2 år (p<0,0001).
-
- Objektive snorkedata målt med PSG etter 2 år viser en reduksjon på 75 % (p<0,0001).
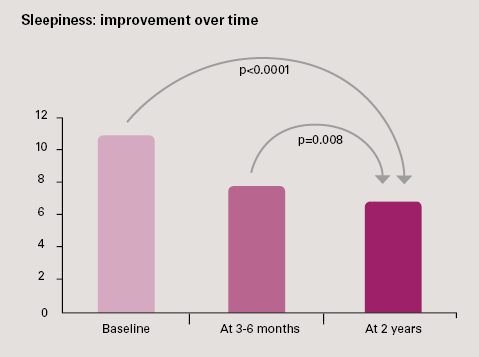
- Redusert søvnighet: også forbedret over tid. En reduksjon på 4,4 prosent på Epsworth-skalaen (P<0,0001). 62 % av pasientene som hadde en opprinnelig Epworth-måling på > 10 var ikke lenger trette ved 2-års oppfølging.
- Betydelig forbedret livskvalitet: +24 % økning i Quebec-spørreskjema (p<0,0001)etter 3 måneder, med fortsatt forbedring etter 2 år: + 29 % økning i Quebec-spørreskjema etter 2 år (p<0,0001).
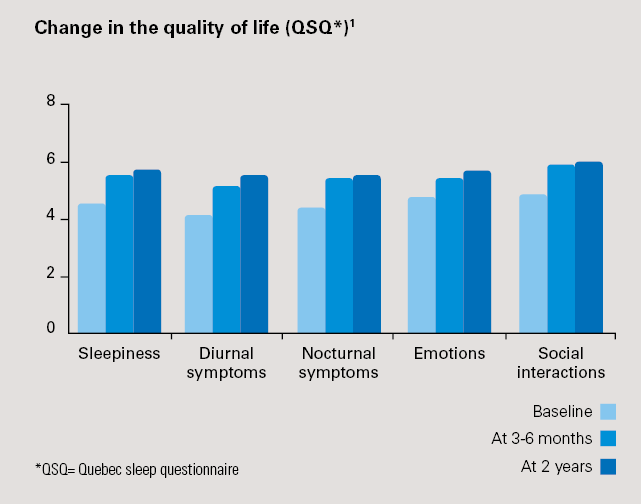
* QSQ = Quebec Sleep Questionnaire
Utmerket compliance og toleranse opprettholdt over tid1,2,3
• 85 % av pasientene brukte skinnen hver natt, selv etter 2 år.
• Etter 2 år var compliance på 6,7 timer/natt og 6,7 netter/uke (gjennomsnittlig søvnvarighet i studien var 7 timer).
• Bare 8 % ble fjernet fra studien som følge av bivirkninger og/eller intoleranse etter 3 måneder1. Resultatene forblir stabile etter 2 år, de fleste bivirkningene viser seg i løpet av første ukes behandling3.
De hyppigst forekommende bivirkningene var mindre og midlertidige.
MRD klinisk forskning
Et voksende legeme av klinisk forskning viser effektiviteten og samsvaret med mandibular reposisjonsapparater (MRDs) ved behandling av hindrende søvnapné og snorking. MRDs forbedrer pasientens etterlevelse og livskvalitet, og reduserer både snorking og apnea-hypopnoea index (AHI).
Mer om SDB-forskning

Big data-analyse av CSA under CPAP-terapi
Sentral søvnapné under CPAP-terapi: oppdag den første innsikten fra en big data-analyse.

FACE-studien
FACE-studien vil gi langsiktige data om sykelighet og dødelighet av hjertesvikt (både HFrEF og HFpEF) pasienter som bruker ASV.

Søvnapné og nettbasert pasientbehandling
En økende mengde forskning viser at telemonitorert pasientbehandling gir resultater. Bedre compliance, større effektivitet, høyere kvalitet på behandlingen.
Narval CC er indisert for å behandle voksne med snorking eller mild til moderat obstruktiv søvnapné (OSA). I tilfeller av alvorlig OSA er den indisert etter at behandling med kontinuerlig positivt luftveistrykk (CPAP) har mislyktes, manglende etterlevelse eller når tilbud om slik behandling er avslått.
Dette innholdet er kun beregnet for helsepersonell. Vennligst se bruksanvisningen for relevant informasjon relatert til advarsler og forholdsregler som må tas i betraktning før og under bruk av produktet.
Referanser:
- Vecchierini MF & al. A custom-made mandibular repositioning device for obstructive sleep apnoea-hypopnoea syndrome: the ORCADES study. Sleep Med. 2016 Mar;19:131-40. doi: 10.1016.
- Vecchierini MF & al. Impact of a custom-made mandibular repositioning device on blood pressure in obstructive sleep apnea patients noncompliant with continuous positive airway pressure. Abstract supplement. Sleep, 2015;(38).
- Attali V & al (for Orcades Study Investigators). Two year follow-up results of ORCADES study: Long-term mandibular repositioning device (MRD) therapy in patients treated for obstructive sleep apnea (OSA) – European Respiratory Journal 01 September 2016; Volume 48, issue suppl 60.
- Vecchierini MF & al (for Orcades Study investigators). Gender-specific efficacy of Mandibular Repositioning Device (MRD) therapy in obstructive sleep apnea (OSA) patients. Subgroup analysis of ORCADES study data. 2016 JSR 25 (Suppl. 1),5–377.
